![]()
![]()
![]() Sábado, 31 de julio de 2004
| Hoy
Sábado, 31 de julio de 2004
| Hoy
Naranja y media
 Por Esteban Magnani
Por Esteban Magnani
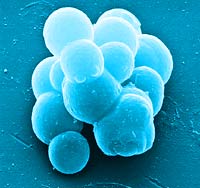
En algunas ocasiones el trabajo que cuesta mantenerse vivo resulta desmesurado
para lo infructuoso del objetivo; en el largo plazo el resultado está
cantado. De cualquier manera y sin olvidar, o al menos sin poder disimular esta
paradoja, la medicina se empecina constantemente en buscar las maneras de salvar
personas al menos en el corto plazo y de, tal vez más importante aún,
mejorar su calidad de vida. Es una lucha desigual, es cierto, pero no es poca
la gente que agradece que estos médicos no se rindan frente a la desmesura
del contrincante.
Las complicaciones para mantener la vida no son pocas. En el caso de los transplantes,
entre otras cosas, es el propio cuerpo el que se niega a ser salvado sin saberlo
y llega a rechazar el órgano nuevo que busca sustituir uno que ya no
puede más. El ataque proviene del aparato inmunológico que trata
al recién llegado como a un virus, una bala o cualquier otra cosa que
no se reconozca como propia. Esta especie de “xenofobia” corporal
puede ser controlada en algunas ocasiones maquillando al órgano donado
con inmunosupresores –es decir, medicamentos que adormecen las defensas–
o, mucho mejor, si el donante es lo suficientemente parecido al receptor como
para engañar a su sistema inmunológico.
El problema es que encontrar la media naranja genética, según
el órgano a transplantar, es tan improbable como sacar varios plenos
seguidos en la ruleta. Por suerte para quienes se ven obligados a apostar, desde
principios de los años 80 el Primer Centro Argentino de Inmunogenética
–que trabaja junto con la Fundación Favaloro– se dedica a
estudiar al receptor y a indicarle dónde le conviene hacer la apuesta
para obtener los mejores resultados.
Su media naranja
La compatibilidad genética entre dos individuos está determinada,
sobre todo, por el Complejo Mayor de Histocompatibilidad (CMH), una región
del ADN que resulta determinante a la hora de saber si dos personas pueden recibir
una donación de la otra. Allí es donde está la marca que
permite saber qué es propio y qué ajeno, de la misma manera que
un uniforme diferencia a un soldado enemigo de uno amigo. En la medida en que
el “uniforme” sea más parecido, es más probable que
se lo considere un aliado.
Las posibilidades de encontrar la media naranja no son muchas estadísticamente:
el CMH se reparte en 5 millones de pares de bases o escalones químicos
de una escalera de ADN que posee un total de 3000 millones; en estos últimos
se codifica absolutamente todo lo que somos. Por suerte, “los seres humanos
somos todos iguales en más del 90 por ciento de nuestro ADN. Entonces
en realidad en esos 5 millones que nos interesan para determinar la histocompatibilidad
tenemos registradas unas 2000 posibilidades distintas” explica el Dr.
Eduardo Raimondi, director ejecutivo del Pricai. Además, la frecuencia
con la que aparece una determinada codificación es mucho mayor dentro
del grupo de población al que uno pertenece: “Por ejemplo, yo,
que tengo raíces italianas para arriba, si necesito un donante, es mucho
más probable que lo encuentre en Italia que en Suecia. Por ejemplo, los
tobas, los wichí o los coyas que están mucho más aislados
son muy parecidos genéticamente. Cuando subimos a lomo de mula 5000 metros
para sacarles sangre encontramos grados deendocría [reproducción
endógena] que los hace muy parecidos, entonces las probabilidades de
encontrar un donante son muy altas. Por eso tener bancos o registros por regiones
es muy importante”.
Hay dos pasos para determinar la histocompatibilidad del receptor con eventuales
donantes: luego de estudiar la secuencia de genes (cross match), donde se encuentran
con un buen grado de precisión las similitudes genéticas del receptor
y el donante, se selecciona a los más parecidos y se hace un segundo
control. “Agarro una célula del donante y la mezclo con las vivas
del receptor. Todo lo que crezca acá dentro es compatible con el receptor.”
Hay otras cuestiones que determinan la compatibilidad de tejidos que se deben
a motivos desconocidos y que sólo pueden determinarse con esta prueba.
Cuando se produce un rechazo, el órgano empieza a funcionar mal y puede
incluso ocasionar la muerte. En un trasplante de córnea, ésta
puede terminar opacándose y dejar ciego al receptor. En el caso del corazón,
empieza a latir mal y el riñón no filtra bien. El intestino se
necrosa, es decir, se muere. El caso de la médula ósea, que por
un lado es el más simple de resolver porque se puede tomar de un donante
vivo sin provocarle daño, es por otro lado el más complicado porque
es allí donde se encuentra buena parte de la información inmunológica,
la que señala y ataca todo lo extraño al propio organismo. Al
incorporar médula de otra persona, todo el cuerpo se vuelve extranjero,
extraño, y si no hay una compatibilidad muy alta el rechazo es masivo:
“La persona queda como un bonzo, se ‘incendia’ completa”,
sintetiza Raimondi.
El otro banco mundial
Desde septiembre de 2002 Pricai-Fundación Favaloro es miembro de la Sociedad
Americana de Histocompatibilidad e Inmunogenética (ASHI), una red de
200 laboratorios de 33 países que garantizan los estándares de
calidad más altos del mundo en todas las pruebas de ADN. El centro argentino
es el único del hemisferio sur. “Es fundamental que el registro
sea amplio y bueno porque, supongamos que el potencial donante de médula
ósea es una persona sana, que está caminando por Suecia. Tengo
que llamarla por teléfono, recordarle que es donante, convencerlo, luego
intervenirlo quirúrgicamente sin dañarlo (a un hombre sano, lo
que es éticamente muy complejo) y luego traer esa médula crioconservada
a la Argentina. Para hacer todo eso tengo que estar muy seguro de lo que estoy
haciendo, incluso, de que no haya un delito, es decir que no haya dinero de
por medio. Esa seguridad se sostiene a partir de laboratorios acreditados por
el mundo y lo hace la ASHI.”
Los privilegios de pertenecer a la ASHI no son pocos: por ejemplo, cuando se
debe realizar un trasplante de médula ósea, los estudios del Pricai
permiten acceder a muestras de bancos de donantes tanto europeos como estadounidenses
sin repetir las pruebas en el extranjero como ocurría antes, lo que aumentaba
los costos enormemente. Además tener un banco regional aumenta mucho
las posibilidades de encontrar un donante de las características necesarias.
Y hay otros beneficios colaterales: “Trasladarse a otro país, con
el paciente mal, junto a un familiar, por tiempo indeterminado tiene costos
altísimos –explica el inmunólogo– Los que se quedan
no saben si lo van a volver a ver. Acá el familiar del paciente pasa
de visita y se va a trabajar, no pierde su trabajo. Y los estudios que acá
te salen de 100 a 400 U$S, en otros países te salen una fortuna... además
de los costos de traslado, claro”. El registro argentino es relativamente
nuevo, pero ya tiene unos 6000 potenciales donantes anotados, número
que crece con el tiempo. “Hay otros laboratorios excelentes en Argentina
y tenemos que formar un grupo que haga registros que se sumen a la ASHI”.
En Pricai utilizan además parte de los fondos para hacer estudios gratuitos
a quienes lo necesitan y no pueden financiarlo.La red internacional de datos
permite esquivar al azar mucho más fácilmente al aumentar el número
de potenciales donantes. De cualquier manera encontrarlo es sólo el primer
paso porque la donación, excepto en el caso de la médula ósea,
depende de la muerte del donante. “El otro gran problema es la gente que
dice hoy que va a donar porque está donando sangre para el amigo o el
familiar, pero cinco años después cuando lo llaman, lejos de esa
emoción, es muy probable que diga que no. Se calcula que el 20 por ciento
de los donantes por año cambia de opinión. Esto es en los países
donde no hay cultura de donación”, se lamenta el inmunólogo.
En los últimos tiempos se desarrollaron técnicas menos invasivas
que permiten extraer las células madre –que se utilizan en el trasplante
de médula ósea– directamente de la sangre, sin intervenir
quirúrgicamente al paciente. También se puede tomar estas células
de los cordones umbilicales, que son muy ricos en células madre, que
de otra manera se tirarían. De hecho hay quienes recorren las salas de
parto en busca de estos cordones para generar verdaderos bancos con millones
de muestras de sangre. El problema es el enorme costo que eso significa en mantenimiento
e inventario (ver recuadro “Vivir...”).
Paso a paso
La cantidad de pasos intermedios que permiten que una donación se concrete
con éxito es grande y excede lo meramente médico hasta incluir
cuestiones psicológicas, sociales o incluso burocráticas y legales.
Este esfuerzo enorme permite ganar apuestas y seguir luchando contra la evidencia
de que en algún momento la banca se quedará con todo.
El teléfono del Pricai es 4378-1200/1300
www.fundacionfavaloro.org
-
Nota de tapa
Naranja y media
Encontrar la pareja perfecta ya es bastante difícil, pero encontrar la perfecta pareja...
Por Esteban Magnani -
NOVEDADES EN CIENCIA
Novedades en Ciencia
-
LA IMAGEN DE LA SEMANA
La imagen de la semana
-
LA SONDA MESSENGER PARTIRA EL LUNES
Mensajero a Mercurio
Por Mariano Ribas -
MURIO FRANCIS CRICK, CO-DESCUBRIDOR DE LA ESTRUCTURA DEL ADN
Murio Francis Crick, co-descubridor de la estructura del ADN
-
FINAL DE JUEGO
Por Leonardo Moledo -
AGENDA CIENTíFICA
INMUNOLOGIA
-
LIBROS Y PUBLICACIONES
Libros y Publicaciones
© 2000-2022 www.pagina12.com.ar | República Argentina | Política de privacidad | Todos los Derechos Reservados
Sitio desarrollado con software libre GNU/Linux.